Letní otoky a křečové žíly: Kdy jít k lékaři a co vás čeká?

Období, kdy se začínají objevovat, případně zhoršovat, projevy nemocných žil, je opět tady. Prvním odborníkem, s nímž byste měli nepříjemné zdravotní komplikace v podobě pocitu těžkých nohou a jejich bolestí, křečí, metliček a křečových žil řešit, je praktický lékař. Ten poradí s úpravou životního stylu, případně doporučí kompresní pomůcky a venofarmaka. V případě, že jste čekali s prvními varovnými příznaky příliš dlouho a je třeba léčba specialisty, odešle vás k němu. Jak tyto zdravotní komplikace vidí odborníci?
Kdy navštívit s nepříjemnými pocity v oblasti dolních končetin praktického lékaře? „Co nejdříve. Otoky, brnění, křeče a eventuelní další nepříjemné pocity v oblasti nohou mohou signalizovat počínající žilní onemocnění. Ze studií, které se uskutečnily v našich ordinacích, víme, že některým ze symptomů chronické žilní nemoci trpí každý druhý dospělý Čech,“ říká MUDr. Jana Vojtíšková, praktická lékařka z Prahy. „V minulých letech se díky osvětě zvýšilo povědomí pacientů o žilní nemoci a my v ordinacích primární péče vnímáme narůstající počty konzultací z této oblasti.“
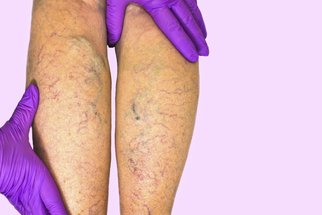
Právě včasná diagnostika a léčba jsou základem zpomalení progrese onemocnění. Zabráněním rozvoje nemoci předcházíme vzniku nejen křečových žil, ale i dalším vážnějším komplikacím. „Žilní onemocnění je celoživotní a zhoršuje se s věkem. Pokud přijde pacient včas, můžeme spolu pracovat na tom, aby se průběh zpomalil a příznaky se zmírnily. V případě, že diagnóza následuje několik měsíců až let po prvních příznacích, přechodné otoky a metličky se mohou změnit ve varixy (křečové žíly), posléze trvalé otoky a následně trofické kožní změny podmíněné špatnou cirkulací. Konečně posledním stadiem onemocnění je bércový vřed.“
Jablko nepadá daleko od stromu
„Onemocnění, které stojí za zmiňovanými příznaky, se správně nazývá chronické žilní onemocnění. Je to jedna z civilizačních chorob, která postihuje více ženskou populaci (2x častěji než mužskou). Víme, že existuje dědičná vrozená dispozice. K rizikovým faktorům patří dále těhotenství, nadváha, dlouhodobé stání či sezení.“ Snížit riziko onemocnění může přitom pacient mimo jiné například tím, že změní svůj pohybový režim a v případě nadváhy nebo obezity sníží tělesnou hmotnost. „Důležité je také omezit nadměrné slunění a teplo.“
Praktičtí lékaři doporučí léky i co změnit
Lékaři ale nejsou odkázáni jen na úpravu životního stylu. „O léčbě se rozhodujeme podle pokročilosti onemocnění a míry subjektivních obtíží pacienta. Základem léčby jsou konzervativní metody. Kromě režimových opatření to jsou dále kompresivní léčba a farmakoterapie. Kompresivní léčba spočívá v pravidelném nošení punčoch, které zabraňují žilnímu přetížení, zlepšují subjektivní potíže nemocného a jsou prevencí vzniku varixů a otoků. Třetím pilířem jsou léky venofarmaka, působící na žilní stěnu a zlepšující odtok krve. Režimová opatření ani kompresivní léčba nejsou u našich pacientů příliš oblíbené, i když jsou účinné. Pacienti preferují užívání venofarmak. Chronická žilní nemoc je celoživotní progredující s věkem, k zabránění rozvoje onemocnění je tudíž doporučena léčba dlouhodobá a kontinuální.“
Kdy je čas na specialistu?
Praktický lékař posílá pacienty ke specialistovi, angiologovi, dermatovenerologovi nebo žilnímu chirurgovi, pouze v případě, že je nutné další vyšetření, případně zákrok. „Indikací k včasnému odeslání na specializované pracoviště jsou nemocní s výraznými symptomy nebo v pokročilých fázích onemocnění s nedostatečnou odpovědí na konzervativní léčbu. Dále jsou to pacienti indikovaní k chirurgické léčbě – té vždy předchází vyšetření duplexní sonografií prováděné pouze na specializovaných pracovištích angiologie a cévní chirurgie. V případě kožních trofických změn či bércového vředu spolupracujeme obvykle s dermatovenerology či s ambulancemi pro léčbu rány,“ říká MUDr. Robert Vlachovský, Ph.D. z Centra žilní chirurgie VASCUMED a LF Masarykovy univerzity v Brně. Existují též zákroky, jako je například skleroterapie, které podstupují někteří pacienti i bez doporučení praktického lékaře.
Někdy to bez zákroku nejde
„Samozřejmě nejlépe je snažit se do stádia, kdy je nutno již operovat, vůbec nedostat. Ale často i dobře vedená konzervativní léčba k úplnému úspěchu nevede, a proto je na řadě invazivní řešení,“ říká MUDr. Vlachovský. Doporučení praktického lékaře k návštěvě specialisty není podmínkou. „Pacienti k nám chodí s doporučením praktického lékaře, pravdou ale je, že mohou přijít i bez něj. Jako žilní chirurg jsem vždy rád, pokud pacient již před návštěvou u mě navštívil i praktického lékaře, který dokáže najít i jiné příčiny obtíží (postižení kloubů, neurologické potíže, potíže při špatném prokrvení končetin a tak dále) a pacienta odeslat k příslušnému odborníkovi. Nepříjemné pocity končetin nesouvisí vždy s viditelnými příznaky,“ dodává.
„Nejčastěji se setkávám s pacienty, resp. pacientkami, které sice řeší do jisté míry i kosmetické obtíže, ale většinou mají i některý z dalších příznaků chronického žilního onemocnění, například otoky nebo těžké nohy. Muži tvoří minimálně jednu třetinu našich pacientů. V této souvislosti je dobré říci, že závažnost a tíže příznaků jen málo odpovídají viditelnému rozsahu onemocnění. Máme pacienty s velkými křečovými žílami téměř bez obtíží, na druhou stranu utrápené pacienty jen s drobnými metličkami.“
Základní vyšetření není nijak bolestivé. „Pacienta vyšetříme klinicky a provedeme duplexní ultrazvukové vyšetření povrchových i hlubokých žil. Pacienti toto neinvazivní vyšetření absolvují ve stoje nebo vleže, trvá většinou kolem 20 až 30 minut a jedná se o podobný typ vyšetření, jako je například vyšetření břicha nebo kloubů ultrazvukem, pouze s jiným typem sondy.“
Ať žije pokrok
Odborníci mají k dispozici různé způsoby, jak metličky a křečové žíly odstranit. „Je obdivuhodné, jak velký pokrok nastal v léčbě křečových žil ve dvou posledních dekádách. Dříve mohli žilní chirurgové pouze klasicky odstranit žílu. Tento typ zákroků se provádí dodnes a vyžaduje několikatýdenní rekonvalescenci. Stále větší část naší práce ale tvoří tak zvané miniinvazivní zákroky. Ty probíhají pomocí laseru, radiofrekvence nebo žilního lepidla. Většina těchto nových typů zákroků probíhá v místním umrtvení a pacienti po nich mohou ihned odejít domů a zapojit se opět do pracovního a společenského života. Rekonvalescence je přibližně třetinová oproti klasické operaci.“
I pro specialisty je důležité, aby byly žíly pacientek v dobrém stavu. „Mně, jako lékaři, záleží na tom, v jakém celkovém stavu jsou žíly pacientek. Proto hned při první návštěvě probíráme, zda užívají venofarmaka a jak mohou nohám ulevit. Mezi mé rady patří ranní sprcha vlažnou nebo chladnou vodou, a pokud to práce umožní, tak dát denně dolní končetiny na 10–15 minut do zvýšené polohy a jen tak relaxovat. Doporučuji také tzv. žilní gymnastiku – cviky na zlepšení funkce svalově-žilní pumpy. Mezi základní pilíře konzervativní léčby patří také kompresní terapie, respektive nošení kompresních punčoch. Mezi pacienty nejsou punčochy příliš oblíbené, hlavně v létě. Proto jim doporučuji, aby zejména v teplých měsících nezapomínali na další režimová opatření a také na ověřená venofarmaka (léky na posílení žil), která může předepsat jak praktický lékař, tak specialista.“
Operací to nekončí
„Stejně jako příprava na operaci, tak i operace je pouze součást dlouhodobé a celoživotní léčby. Nelze ji brát jako definitivní řešení – o své žíly je nutno se starat celoživotně. Režimová opatření, venofarmaka a případně kompresní léčba by tak měly být součástí života pacientů i po zákroku. Snižují riziko, že se s pacientem uvidím brzy znovu.“